Thời điểm nhập viện, cụ bà có mủ chảy ở tai phải, đau nhức ở tai trái. Qua thăm khám và nội soi thì các bác sĩ phát hiện có giòi động đậy trong màng nhĩ của cụ bà.
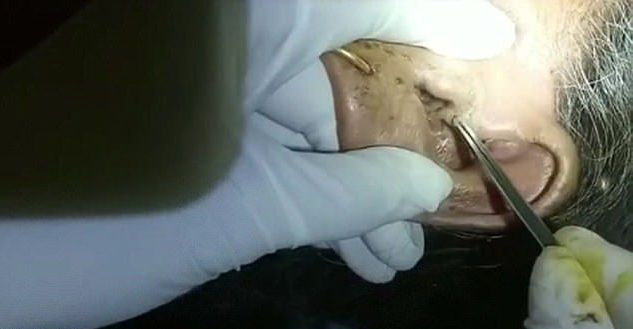
Các bác sĩ tiến hành gắp giòi trong tai của bệnh nhân T. Ảnh: GĐ&XH
Ngày 24/9, ông Phạm Chí Cường – Phó Giám đốc Trung tâm Y tế huyện Chiêm Hoá cho báo GĐ&XH biết, vừa qua đơn vị này đã tiếp nhận và điều trị thành công cho cụ bà 88 t.uổi với bệnh giòi tai. Được biết, đây là trường hợp đầu tiên Trung tâm Y tế huyện Chiêm Hoá tiếp nhận điều trị bệnh giòi tai.
Theo đó, bệnh nhân là cụ Đinh Thị T (ở xã Nhân Lý, huyện Chiêm Hoá). Bà T. nhập viện trong tình trạng có mủ chảy ở tai phải, đau nhức ở tai trái. Qua thăm khám và nội soi thì các bác sĩ phát hiện có giòi động đậy trong màng nhĩ của bệnh nhân.
Các bác sĩ đã tiến hành hội chẩn từ xa với các chuyên gia đầu ngành tại Bệnh viện Đại học Y Hà Nội về trường hợp của bệnh nahan để có hướng xử lý kịp thời. Ngay sau khi hội chẩn, các bác sĩ đã xử lý và gắp thành công 30 con giòi ra khỏi tai bệnh nhân. Hiện bệnh nhân đã ổn định và được cho xuất viện.
Theo Phó Giám đốc Trung tâm Y tế huyện Chiêm Hoá, nếu bệnh nhân không nhập viện kịp thời thì giòi trong tai khiến màng nhĩ thủng hoàn toàn gây nguy cơ viêm màng não rất cao. Trao đổi với PV, ông Cường thông tin thêm, sau khi bệnh nhân T. xuất viện, Trung tâm Y tế huyện Chiêm Hoá lại tiếp tục tiếp nhận trường hợp bệnh nhi 3 tháng t.uổi với những biểu hiện tương tự.
Bệnh nhi là bé Hoàng Nhật M., có t.iền sử chảy mủ tai từ 5 ngày trước khi nhập viện. Tại thời điểm nhập viện, tai bệnh nhi có c.hảy m.áu. Khi khám nội soi các bác sĩ phát hiện có giòi trong tai phải, màng nhĩ thủng 1 lỗ ở vị trí 5 giờ. Vì đã có kinh nghiệm xử trí từ buổi hội chẩn từ xa với các chuyên gia đầu ngành trước đó nên các bác sĩ tại TTYT huyện Chiêm Hoá đã tiến hành gắp giòi, vệ sinh tai cho bệnh nhi.
Theo ông Cường, hiện tượng giòi, bọ xuất hiện trong tai thường gặp ở những người có viêm nhiễm tai mà không được vệ sinh sạch sẽ. Khi ngửi thấy mùi m.áu và mủ thì ruồi (nhặng) có cơ hội đậu xuống nơi chảy mủ và đẻ trứng tại đó. Sau đó, trứng sẽ nở thành ấu trùng và thành nhộng.
Biến chứng để lại với những trường hợp bị bệnh giòi tai là rất nguy hiểm, từ gây áp xe não, màng não, thậm chí là nguy hiểm đến tính mạng. Do đó, Phó Giám đốc Trung tâm Y tế huyện Chiêm Hoá khuyến cáo, để phòng ngừa bệnh giòi tai, người dân phải luôn giữ, đảm bảo vệ sinh các vết thương hở, đặc biệt là viêm tai chảy mủ.
Nếu bị viêm tai cần che lỗ tai bị viêm để hạn chế ruồi, muỗi và bọ cắn. Sử dụng thuốc chống côn trùng và làm theo hướng dẫn của bác sĩ. Đồng thời phải luôn giữ vệ sinh môi trường xung quanh sạch sẽ, t.iêu d.iệt tác nhân gây bệnh là ruồi và nhặng xanh hai cánh. Ngoài ra, khi cơ thể có viêm tai chảy mủ thì cần vệ sinh tai thật kĩ, tránh để các tác nhân truyền bệnh có cơ hội tiếp xúc, nếu phát hiện bất thường phải đến ngay cơ sở y tế để khám và điều trị.
Ca song thai chỉ một trái tim
Bà bầu ở Bắc Giang mang song thai 14 tuần, trong đó một thai có tim và một thai không có tim, được các bác sĩ Bệnh viện Phụ sản Hà Nội hội chẩn từ xa.
Trường hợp này là một trong 8 ca sản khoa được bác sĩ Bệnh viện Phụ sản Hà Nội hội chẩn chiều 18/9 nhân khai trương Trung tâm Khám chữa bệnh từ xa (telehealth). Tham gia hội chẩn có 8 điểm cầu tại Hà Nội, Bắc Giang, Vĩnh Phúc, Bắc Kạn.
Đại diện Bệnh viện Sản Nhi tỉnh Bắc Giang cho biết thai phụ điều trị từ đầu tháng 9, khi ấy thai được 12 tuần. Khi siêu âm, bác sĩ phát hiện thai nhi không tim chỉ có dây rốn chứa một động mạch và một tĩnh mạch, thai có cử động. Thai nhi còn lại đang phát triển bình thường, đầy đủ tim thai, đủ dinh dưỡng. Bệnh viện chưa xác định được đường nối giữa hai thai, khu vực dây rốn cắm vào nhau thai.
Các bác sĩ đ.ánh giá tình trạng này khiến hai thai chung bánh nhau song một bên có tim, phát triển bình thường và một bên không có tim. Thai nhi không có tim lấy nguồn dinh dưỡng từ thai còn lại thông qua đường nối giữa hai thai.
Bác sĩ Nguyễn Thị Sim, Phó giám đốc Trung tâm Sàng lọc, chẩn đoán trước sinh và sơ sinh, Bệnh viện Phụ sản Hà Nội, nhận định thai nhi bình thường có nguy cơ c.hết lưu vì mất m.áu, thiếu dinh dưỡng nặng gây suy tim. Một số trường hợp tương tự được phát hiện muộn, thai nhi không tim quá to, chèn ép thai nhi có tim, gây t.ử v.ong cả hai thai.
“Thông thường, ca song thai không tim được điều trị ở tuần thứ 17. Trong trường hợp thai phụ này, hội chứng song thai không c.hết lưu xuất hiện quá sớm, vì vậy tiên lượng xấu, nguy cơ thai lưu cao tới 70-80%”, bác sĩ Sim chẩn đoán.
Vì vậy, bác sĩ Sim đề nghị tiếp tục theo dõi sức khỏe hai thai, đ.ánh giá chu vi bụng bà bầu, chu vi các thai. Nếu thai thường nhỏ hơn thai không có tim và phát triển tốt ở tuần 16, mẹ phải chuyển viện ra Hà Nội để điều trị. Phương án xử trí là ngắt đường nối giữa hai thai để ngăn chặn thai không tim phát triển, chèn ép thai bình thường, sau đó lấy cả hai thai ra khi sản phụ sinh con.
Thống kê của y văn thế giới cho thấy hội chứng song thai không tim thuộc dạng hiếm gặp, tỷ lệ 1/35.000. Tại Bệnh viện Phụ sản Hà Nội, các ca tương tự xuất hiện rải rác, năm 2016 có hai ca trong tổng số 40.000 ca sinh, năm 2019 ghi nhận 6 ca.
Bác sĩ Nguyễn Duy Ánh, Giám đốc Bệnh viện Phụ sản Hà Nội, cho biết: “Các chỉ đạo nhờ hội chẩn với nhóm chuyên gia qua telehealth, giúp bệnh viện tuyến dưới có hướng điều trị thuận lợi cho bệnh nhân”.
Theo ông, hệ thống telehealth giúp kịp thời hội chẩn cấp cứu ca phẫu thuật khó, xử trí các diễn biến khó lường trong mổ hoặc các tình huống đặc biệt… Nhờ đó, tỷ lệ t.ử v.ong mẹ và trẻ sơ sinh giảm, hạn chế xử trí sai lầm, chuyển viện bệnh nhân quá muộn, không thể cứu chữa. Telehealth còn có vai trò truyền tải, trao đổi kiến thức chuyên môn giữa các y bác sĩ, trong điều kiện hạn chế do Covid-19.
Bệnh viện Phụ sản Hà Nội là tuyến cuối của mạng lưới bệnh viện sản phụ khoa ở thủ đô từ năm 2018, bên cạnh Bệnh viện Phụ sản Trung ương. Bệnh viện có 750 giường bệnh, hơn 1.500 cán bộ, nhân viên.

Hội chẩn qua telehealth tại Bệnh viện Phụ sản Hà Nội chiều 18/9. Ảnh: Chi Lê.
